
Reportáže a rozhovory z odborných kongresů
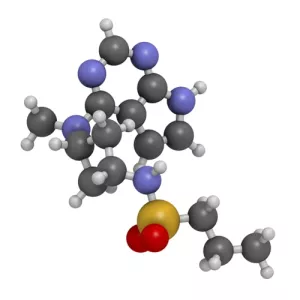
Abrocitinib je selektivní inhibitor Janusovy kinázy 1 (JAK-1); jde o perorálně podávané léčivo, které se užívá jednou denně. Ve studiích již prokázal vysokou efektivitu v léčbě středně těžké až těžké atopické dermatitidy (AD) a příznivý bezpečnostní profil. Co ukázala nová analýza zaměřená na dlouhodobé sledování pacientů léčených abrocitinibem? Byly zjištěny nové zásadní skutečnosti ohledně bezpečnosti?

Na bezpečnostní data zaměřená analýza posuzovala nežádoucí příhody (NP) léčby abrocitinibem u dospělých pacientů a adolescentů, kteří toto léčivo užívali v rámci terapie AD po dobu maximálně čtyř let. Práce zahrnovala 3 802 pacientů, kteří se dříve účastnili studie fáze II NCT02780167 a studií fáze III JADE MONO-1, JADE MONO-2, JADE TEEN, JADE COMPARE, JADE DARE, JADE REGIMEN a JADE EXTEND. Následně byly pro účely analýzy vytvořeny kohorty pacientů podle použitého dávkování a zkoumána bezpečnostní data se zaměřením na riziko výsevu herpes zoster a jiných infekčních komplikací. Analýza dále zjišťovala, u kterých skupin je vyšší pravděpodobnost některých typů NP.
Abrocitinib je inhibitor JAK-1, který byl schválen k systémové léčbě AD u dospělých a adolescentů se středně závažnými až závažnými projevy. V klinických studiích vedl abrocitinib, podávaný v dávce 200 mg per os jednou denně, popřípadě v dávce 100 mg jednou denně, v monoterapii i v kombinované léčbě s topickými kortikoidy, k rychlé a signifikantní odpovědi na léčbu. Pacienti udávali výrazné snížení míry pruritu a zvýšení kvality života.
Jako typické NP léčby se ve studiích projevily bolesti hlavy, nauzea a akné. U menšího procenta pacientů docházelo také ke změnám v krevním obrazu (zejména trombocytopenie) a infekcím (včetně herpetických). Velmi vzácně byly reportovány i malignity, tromboembolické komplikace (VTE) a onemocnění kardiovaskulárního (KV) systému.
Vzácné NP nejlépe odhalí dlouhodobé sledování – díky němu je také možné odhadnout s vyšší přesností, u kterých pacientů je třeba se těchto komplikací obávat. Již dříve byla provedena analýza dlouhodobé bezpečnosti abrocitinibu s využitím dat 2 856 pacientů (cut off duben 2020); později byla přidána i data adolescentů (cut off červenec 2020). Nejnovější analýza navazuje na dříve provedenou práci a přidává další, více než rok sledování v podobě dat z dlouhodobé studie JADE EXTEND (cut off 25. září 2021 – toto datum se ale může měnit, protože studie nadále probíhá).
Jedna kohorta posuzovaných nemocných obsahovala pacienty, kteří po celou dobu sledování užívali stejnou dávku abrocitinibu, druhá se skládala z pacientů, u nichž bylo použito variabilní dávkování. Do skupiny s konzistentním dávkováním bylo zařazeno 3 004 nemocných, z nichž 1 981 dostávalo v průběhu léčby 200 mg abrocitinibu a 1 023 užívalo abrocitinib v dávce 100 mg jednou denně. Délka terapie se u různých nemocných lišila – 51 % užívalo abrocitinib po dobu delší než 48 týdnů, 31,4 % po dobu delší než 96 týdnů, 14,3 % déle než 120 týdnů. Něco málo přes 5 % setrvalo na léčbě abrocitinibem více než 144 týdnů. Mezi těmito jedinci celkem 43,6 % dostávalo déle než 48 týdnů abrocitinib v dávce 200 mg a 26,3 % po dobu delší než 96 týdnů. Abrocitinib v dávce 100 mg užívalo déle než 48 týdnů 67 % nemocných a po dobu delší než 96 týdnů 41,3 %. U jednotlivých pacientů v dávkově stálé kohortě se délka léčby pohybovala mezi 1 dnem a 1 369 dny.
Do dávkově variabilní skupiny spadalo 789 nemocných. Celkem 86,2 % z nich užívalo abrocitinib po dobu delší než 48 týdnů, 68 % po více než 96 týdnů, 41,1 % po více než 120 týdnů a 3,8 % po více než 144 týdnů. Délka léčby byla mezi 89 a 1 181 dny.
Medián věku pacientů zařazených do analýzy činil 31 let (abrocitinib 100 mg), 29 let (abrocitinib 200 mg) a 29 let (dávkově variabilní kohorta). V dávkově konzistentní kohortě bylo 16,3 % adolescentů ve věku mezi 12 a 18 lety, 4,9 % tvořili naopak pacienti starší 65 let. V dávkově variabilní skupině byla situace obdobná – 18,2 % adolescentů a 3,8 % seniorů. V dávkově konzistentním rameni analýzy za sebou mělo již nějakou formu systémové terapie pro AD více než 40 % nemocných (41,8 % léčeno abrocitinibem 100 mg a 48,3 % abrocitinibem 200 mg). V dávkově variabilní kohortě užívalo dříve systémovou terapii 59,5 % pacientů.
Jak analýza dopadla? Riziko závažných NP vedoucích k ukončení účasti ve studii nebo smrti bylo konzistentní napříč kohortami. Incidence závažných NP byla vyšší u starších pacientů (nad 65 let). Ve skupině s abrocitinibem 200 mg došlo k pěti úmrtím – na COVID-19, septický šok, srdeční selhání, intrakraniální krvácení a na srdeční zástavu. Nemocní užívající abrocitinib 100 mg zemřeli dva: jeden na COVID-19, u druhého šlo o náhlou smrt. Všechna úmrtí, kromě případu septického šoku, byla výzkumníky zhodnocena jako nesouvisející s léčbou abrocitinibem. Další dvě se odehrála až po kalkulaci rizika. Tito jedinci zemřeli na malignity a ani jejich smrt nebyla vyhodnocena jako NP léčby. V kohortě s variabilním dávkováním nezemřel nikdo.
Nejčastější infekční komplikací léčby abrocitinibem byl výsev herpes zoster (HZ), herpes simplex (HS) a projevy pneumonie. Pravděpodobnost rozvoje těchto komplikací je závislá na použité dávce. Některé infekce HZ spadaly do kategorie závažných NP – u jednoho pacienta došlo k diseminaci HZ, u jiného byl popsán herpes zoster ophthalmicus. V jednom případě došlo i k HZ meningitidě. Závažné formy HS zahrnovaly eczema herpeticum (EH, celkem 9 případů), oční HS (u 3 pacientů), orální HS, HS faryngitidu (každé 1 případ). Vážné případy pneumonií byly způsobeny řadou patogenů, nejčastěji však šlo o COVID-19 (6 nemocných).
Závažnější případy infekcí byly pozorovány u pacientů starších 65 let a u obézních nemocných. Jeden v kohortě užívající abrocitinib 200 mg onemocněl v průběhu sledování (po 828 dnech užívání léčiva) diseminovanou tuberkulózou (TBC). Jiné případy TBC se ve sledování neobjevily.
Jelikož sběr dat probíhal v období pandemie COVID-19, řada nemocných se s touto infekcí potkala. V kohortě s konzistentní dávkou abrocitinibu onemocnělo 150 jedinců; vážný průběh byl popsán u méně než 10 % nakažených. Riziko vážného průběhu nebylo spojeno s dávkováním abrocitinibu. Pacienti, kteří s COVID-19 končili v nemocnici, byli obvykle vyššího věku a s typickými komorbiditami, jako je astma, hypertenze, obezita a diabetes 2. typu. K úmrtí na COVID-19 došlo ve 3 případech.
Riziko KV událostí, ve smyslu KV úmrtí, nefatálního infarktu myokardu, nefatální cévní mozkové příhody a hluboké žilní trombózy, nevzrůstalo v závislosti na podané dávce abrocitinibu. Naopak případů VTE bylo více u pacientů užívajících vyšší dávky léčiva.
V průběhu léčby byly u jednotek pacientů zaznamenány i onkologické diagnózy. V kohortě s konzistentním dávkováním se vyskytlo pět nově popsaných malignit. Jedné pacientce (50letá běloška), užívající 100 mg abrocitinibu denně, byl po 639 dnech léčby diagnostikován nádor prsu (BC). Ostatní čtyři případy se vyskytly u nemocných užívajících 200 mg abrocitinibu (všichni byli kavkazské rasy) – šlo o lymfom u šedesátiletého muže, BC u 37leté ženy, intraduktální BC u 58leté pacientky a nádor plic u 71letého sledovaného. U nemocných vyššího věku byla pravděpodobnost nádorů vyšší.
Na závěr lze říci, že i tato analýza prokázala, že abrocitinib lze pacientům s AD i v dlouhodobé léčbě podávat bezpečně a riziko závažných NP je nízké. Nemocní, kteří jsou starší 65 let, představují oproti mladším jedincům z hlediska NP rizikovější skupinu a častěji také kvůli NP ukončují léčbu – ať už z důvodu trombocytopenie nebo infekčních komplikací. Riziko HZ bylo vyšší u pacientů užívajících vyšší dávku abrocitinibu.
(red)
Zdroj



Reportáže a rozhovory z odborných kongresů
Opouštíte prostředí společnosti Pfizer, spol. s r. o.
Společnost Pfizer, spol. s r. o., neručí za obsah stránek, které hodláte navštívit.
Přejete si pokračovat?