
Reportáže a rozhovory z odborných kongresů
Kožní lymfomy, paraneoplastické a poléčebné kožní změny, nemelanomové nádory kůže (NMSC) a samozřejmě melanom (MLN) – to jsou čtyři hlavní oblasti, v nichž se onkologie střetává s dermatologií. Jaké nové trendy v onkologii se týkají i kožního lékařství? Co přináší pohled na data z Národního onkologického registru? A jakým směrem by se měl ideálně vyvíjet zdravotnický systém tak, aby byla onkologicky nemocným s kožními projevy poskytnuta péče včas?
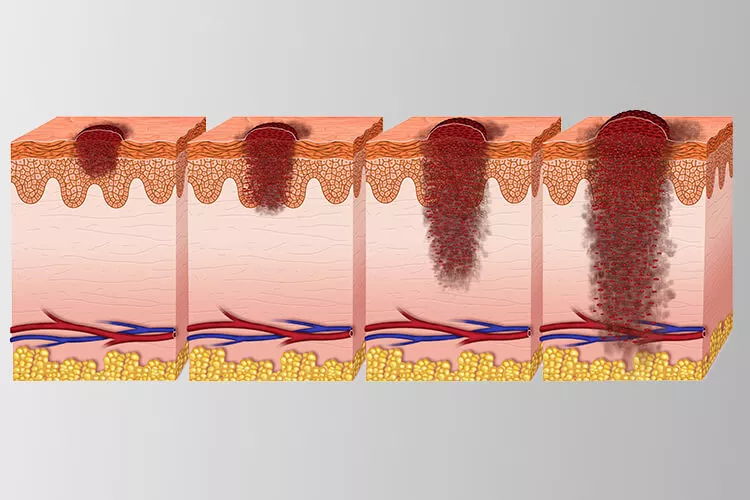
Kategorie NMSC – neboli „jiné zhoubné novotvary kůže“ – zahrnuje především bazaliomy (BCC) a spinaliomy (SCC). Incidence těchto nádorů během let setrvale narůstá převážně v souvislosti se stárnutím populace. Protože se na tyto nádory „v podstatě neumírá“ a k invazivnímu růstu či dokonce metastazování dochází skutečně jen zřídka, jsou NMSC, někdy neprávem, opomíjeny – zkrátka nejsou takovým strašákem jako kategorie melanomů (MLN). NMSC je ovšem diagnostikováno cca 25 000 ročně. Letalita, tedy poměr mortality a incidence, vychází u NMSC do 4 %, což je v podstatě nejnižší hodnota této proměnné v rámci celé onkologie. V podstatě všechny případy úmrtí na NMSC jsou spojovány s pokročilými fázemi SCC.
Také incidence MLN během posledních let značně vzrostla. Oproti NMSC se tyto nádory objevují u výrazně mladších ročníků; dvacetiletí a třicetiletí pacienti s MLN nejsou výjimkou. Mortalita se nijak nezvyšuje, z čehož vyplývá, že letalita musí nutně klesnout – až do nedávna vykazovala čísla kolem 45 %, dnes se ustálila na hodnotě 15 %. Tento stav pravděpodobně není způsoben pokroky v léčbě, i když existují, ale spíše včasnějším záchytem MLN a lepší klasifikací.
MLN v prvním stadiu jsou v dnešní době poměrně dobře léčitelné. Je ale překvapivé, že počty záchytů právě tohoto nejlépe řešitelného stadia jsou dnes nižší, než byly v 80. letech 20. století – i přesto, že v té době zdaleka nebyly takové diagnostické možnosti jako v současnosti. Tento problém zřejmě vyvstal v souvislosti s přebudováváním zdravotnického systému v 90. letech, a i přes velkou snahu o preventivní vyšetřování a screeningové programy dodnes nedošlo k jeho uspokojivému řešení.
Rozdíly v délce přežití při záchytu různě pokročilých fází MLN jsou přitom obrovské. Zatímco při záchytu I. stadia se medián přežití pohybuje nad deseti lety, u II. stadia jde už jen o 7,5 roku. Stadium III se pojí už s rozvojem uzlinových metastáz, medián přežití se pohybuje kolem 45 měsíců. U nemocných, u nichž byl MLN odhalen až v IV. stadiu, je medián přežití pouhých 7 měsíců.
Centralizované a sjednocené socialistické zdravotnictví je už minulostí. Ani v současné době však situace není zrovna perfektní. Dnešní decentralizované a „liberálně hledající“ zdravotnictví, které se vyznačuje tím, že pacienti za péčí putují často „na vlastní pěst“ do privátních ordinací a plátci i poskytovatelé smlouvají o cenách a zbytečně složitých řešeních, nemůže být tak docela orientováno ve prospěch pacienta. Efektivní a integrovaná péče je bohužel zatím stále hudbou budoucnosti, i když už existuje mezinárodní projekt INTENT snažící se tuto myšlenku převést do reality.
Je jasné, že jak pro pacienta, tak pro lékaře je výhodnější nemuset nemocného odesílat na vzdálená pracoviště například kvůli nutnosti zákroku plastického chirurga po ablaci kožního či jiného nádoru. Zatímco u nádorů v oblasti střev je zcela pochopitelné, že po odstranění novotvaru nutně musí dojít v rámci jedné operace k rekonstrukčnímu zákroku a opětovnému spojení trávicí trubice, u rekonstrukce prsu bezprostředně po exstirpačním výkonu se pojišťovny bouřily a vyžadovaly provádění dvou zákroků ve dvou dnech. Na otázku, co je v těchto případech lepší pro pacienty, si musí každý odpovědět sám.
U MLN i SCC ve III. stadiu je třeba myslet také na odstranění uzlin v příslušné regionální oblasti; ač by tento výkon taktéž měl spadat do režie plastických chirurgů, málokterá ordinace se lymfadenektomiemi, zvláště v axile a ilioingvinální oblasti, zabývá. Řešení tudíž provádí lékař, který je u primárního zákroku, při němž se odstraňuje nádor – tato integrace oborů je logická a nutná.
Na IV. stadium MLN je už pouhý chirurgický zákrok krátký. V této fázi je už MLN „rozsypán“ po celém těle a je třeba podat systémovou léčbu. Klasická chemoterapie příliš účinná nebyla, o něco lépe se lékařům dařilo s léčbou nespecifickou imunomodulací pomocí interferonu alfa (IFN) a interleukinu 2 (IL-2). I s touto léčbou však přežití dopadalo tak, jak ukazují statistiky – při IV. stadiu byl medián 7 měsíců.
V dnešní době existuje již i receptorově specifická cílená léčba, k dispozici jsou nové inhibitory pro melanomy s mutací kinázy BRAF, tedy vemurafenib a dabrafenib, a také inhibitor MEK kinázy trametinib.
Při analýzách přežití je vždy nutné zkoumat místní data, protože co platí pro Kanadu, nemusí v ČR dopadat stejně. Z ČR existují například data o nemocných s III. stadiem MLN, u nichž lze dobře porovnat různé léčebné metody. Nejlépe z celé situace vycházejí ti pacienti, u nichž byla kombinována operace a imunoterapie. Oproti nemocným, kteří byli pouze operováni, je však rozdíl překvapivě malý, rozhodně ne takový, jaký vycházel v zahraničních studiích. Přidání chemoterapie nebo chemoterapie k interferonu pacientům vyloženě škodilo; výsledky byly výrazně horší oproti předchozím dvěma skupinám. Při pohledu na taktéž tuzemská data nemocných s IV. stadiem MLN je jasné, že u těchto pacientů bude situace složitější. Léčba opřená pouze o chemoterapii nepřinášela v podstatě žádný výsledek, s chemoterapií v kombinaci s imunomodulací to nevypadalo o moc lépe – medián přežití se stále pohyboval kolem 7 měsíců.
Extrémně zajímavý je fakt, že použití imunoterapie ve formě IFN nebo IL-2 samostatně bez kombinace s další léčbou vedlo k prodloužení mediánu přežití až na 60 měsíců. Proč k takto významnému posunu docházelo, však stále není zcela jasné, protože oblast imunomodulačních léčiv je značně komplikovaná, a i když existuje mnoho možných vysvětlení, stále se neví, které je to správné.
Poslední roky přinesly také možnost imunoterapie pomocí checkpoint inhibitorů, konkrétně ipilimumabu a nivolumabu, které se dají použít i v kombinaci. Tři zásadní problémy protinádorové imunoterapie – imunotolerance nádoru, heterogenita cílových struktur a relativní nedostatek efektorových imunitních buněk v nádoru – však stále zůstávají nedořešeny.
Redakčně zpracováno ze sdělení, které na 25. národním dermatologickém kongresu v Brně přednesl:
prof. MUDr. Jan Žaloudík, CSc.
Masarykův onkologický ústav, Brno

Reportáže a rozhovory z odborných kongresů
Opouštíte prostředí společnosti Pfizer, spol. s r. o.
Společnost Pfizer, spol. s r. o., neručí za obsah stránek, které hodláte navštívit.
Přejete si pokračovat?