
Reportáže a rozhovory z odborných kongresů
Diagnostika a léčba chronické indukovatelné formy kopřivky (CINDU – chronic inducible urticaria) vypadají na první pohled poměrně jednoznačně – existuje-li podezření na spouštěč projevů, je třeba ho ověřit pomocí provokačního testu, k terapii se nejlépe hodí H1-antihistaminika 2. generace. Co všechno může být spouštěčem CINDU? A co dělat v případě, kdy obvyklé léky nestačí? Rýsují se na obzoru i jiné možnosti léčby?

Chronickou indukovatelnou kopřivku charakterizuje přítomnost kopřivkových pomfů a/nebo angioedému trvající déle než šest týdnů. Spouštěč projevů je jednoznačný, specifický pro daný subtyp a obvykle pouze jeden. Oproti spontánní formě kopřivky (CSU – chronic spontaneous urticaria) se vyskytuje u mladší populace, zato má delší trvání a nižší prevalenci. Pomfy se u CINDU obvykle vytrácejí rychleji než u CSU. Někteří pacienti mohou trpět oběma formami chronické kopřivky současně, frekvence tohoto jevu ale není dobře prozkoumána.
Celkem je popisováno devět subtypů CINDU, některé z nich jsou velmi vzácné.
Mezi ty častější se řadí:
 | symptomatický dermografismus – reakce na mechanické podráždění (SD – symptomatic dermographism) | |
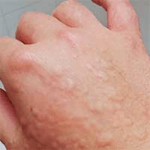 | chladová kopřivka – reakce na chlad (CU – cold urticaria) | |
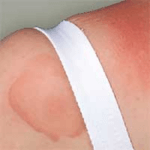 | tlaková kopřivka – reakce na tlak nebo delší působení nějakého předmětu na kůži (DPU – delayed pressure urticaria) | |
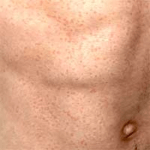 | cholinergní kopřivka – reakce na změnu tělesné teploty (CHU – cholinergic urticaria) | |
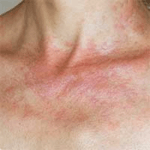 | solární kopřivka – reakce na sluneční záření (SU – solar urticaria) | |
 | akvagenní kopřivka – reakce na styk kůže s vodou (AU – aquagenic uricaria) |
V současné době neexistují žádné biomarkery, pomocí nichž by bylo možné provést diagnózu jednotlivých typů CINDU, proto je v diagnostice zcela zásadní anamnéza. Pro odlišení od CSU je samozřejmě naprosto zásadní otázka, zda má pacient vysledován nějaký spouštěč potíží, nebo nikoliv. Pokud dle pacientova tvrzení existuje konkrétní spouštěč, je vhodné v diagnostice přistoupit k provokačním testům. U těch je potřeba zdůraznit, že pacient nesmí užívat žádná antihistaminika alespoň tři dny před testováním a alespoň týden musí vynechat glukokortikoidy. Na testované ploše nesmí být alespoň den přítomen angioedém či pomfus. Je-li provokační test pozitivní, jde o CINDU.
Při podezření na SD lze použít dermografický tester 36 g/mm2 nebo jakýkoliv hladký plochý objekt typu vyšetřovací špachtle. Testování se provádí na volární straně předloktí či na zádech, hodnotí se po 10 minutách. Pozitivní test se projeví rozvojem pupence a svěděním.
V případě CU se jako provokační test typicky používá kostka ledu přiložená po dobu 5 minut na volární plochu předloktí. Při pozitivitě se po 10 minutách na ochlazené oblasti rozvine pomfus. Je vhodné použít dvě kostky a druhou stimulovat jinou oblast na předloktí 30 sekund, 1 minutu a 2 minuty a poté opět čekat na reakci – lze tak vysledovat, jak intenzivní musí být stimulus pro vyvolání reakce.
CHU se často rozvíjí v souvislosti s fyzickou aktivitou, proto je jako provokační test používána standardizovaná, pulzem kontrolovaná ergometrie – 30 minut cvičení na rotopedu a 10 minut odpočinku. Pozitivní reakcí je rozvoj pomfů. Zjednodušenou verzi představuje cvičení mírné zátěže do začátku pocení a poté ještě 10 minut.
DPU je vyvolána tlakem, proto se v provokačním testu používá zatížení volárního předloktí a stehna pomocí tyčí s průměrem 6,5 cm vážících 5 kg. Zatížení trvá 15 minut, odečtení cca po 6 hodinách – reakce se může projevit kdykoliv mezi 30 minutami a 12 hodinami.
Jaká je léčba CINDU? První doporučení zní vyhýbat se spouštěči, pokud je to možné. Základní farmakologickou léčbu představuje standardní dávka antihistaminika 2. generace (AH2), kterou lze v případě nutnosti navýšit až na čtyřnásobek. Pokud ani při vyšší dávce nedochází k dostatečné kontrole onemocnění, po 2–4 týdnech je třeba léčbu zintenzivnit přidáním omalizumabu do kombinace – pokud jsou příznaky nesnesitelné, pak lze k intenzifikaci přistoupit i dříve. Třetí krok při neúspěchu dosavadní léčby představuje změna léčby na AH2 + cyklosporin.
Aktivitu nemoci lze poměřovat pomocí stanovení prahových hodnot pro vyvolání reakce, existují také dotazníky, které umožní konkretizovat potíže pacientů. Žádné biomarkery bohužel ke sledování kontroly nemoci využít nelze. Používá se pouze skóre UCT (Urticaria Control Test); cílem je dosáhnout 16 bodů, tedy kompletně kontrolované nemoci.
Hlavním mediátorem projevů CINDU je histamin, jehož hladina je u pacientů s touto chorobou po kontaktu se spouštěčem zvýšena v krvi i pokožce. Do patogeneze nemoci zasahuje i celá řada prozánětlivých působků, což vysvětluje poměrně často popisovaný nesoulad mezi hladinou histaminu a závažností choroby a variabilní efekt antihistaminik.
U onemocnění CINDU nebyl zatím prokázán žádný autoalergen spojený s IgE autoreaktivitou, ale pokusy s pasivní senzitivitou naznačují přítomnost transferabilních sérových faktorů – pravděpodobně právě IgE. Jiná studie zase prokázala senzitizaci zařazených pacientů s CHU na antigeny obsažené v jejich vlastním potu. Podle další práce je u pacientů s CINDU vyšší exprese některých receptorů na krevních bazofilech, což opět ukazuje na autoimunitní proces. Působení IgE v patogenezi CINDU ostatně naznačuje i účinnost omalizumabu.
Ve studiích druhé a třetí fáze je nyní v léčbě CINDU testován také dupilumab, což je monoklonální protilátka proti receptoru pro IL-4, která je nyní schválena pro léčbu atopické dermatitidy. V testování je také barzolvolimab, protilátka proti receptoru KIT, zajišťující depleci mastocytů. Podle probíhající studie fáze 1b od autorky Dorothey Terhorst-Molawi a spolupracovníků se zdá být účinná u AH-refraktorní CU, SD a CHU (Terhorst-Molawi D et al., Allergy 2023). Při podání jedné dávky dochází k rapidnímu poklesu počtu kožních mastocytů, poklesu hladiny tryptázy a zvýšení kontroly nemoci. Mezi pozorované nežádoucí účinky se řadí změny barvy vlasů (76 %), reakce na infuzi (43 %), změny ve vnímání chuti (38 %), nazofaryngitida (24 %) či bolest hlavy (19 %).
Na mastocyty účinkuje i lirentelimab, protilátka inhibující aktivitu právě těchto buněk. Byla testována ve studii fáze 2a u pacientů s AH-refraktorní CHU, SD, a CSU. Podává se jedenkrát za půl roku intravenózně. Efektivita léku byla prokázána napříč všemi zmíněnými skupinami pacientů s kopřivkou. Typické nežádoucí účinky zahrnovaly reakce na infuzi (43 %), nazofaryngitidu (21 %) a bolesti hlavy (19 %). Inhibici aktivity mastocytů způsobuje i remibrutinib, inhibitor Brutonovy kinázy, který vykazuje slibné výsledky v in vitro studiích.
Nejen samotnou CINDU lze dělit do jednotlivých podtypů dle spouštěče – v mnoha pracích jsou popisovány také nové subtypy SD. Zdá se, že u celé řady pacientů je aktivita nemoci ovlivněna jídlem. Až u 66 % pacientů s SD je popisován podtyp FE-SD, kdy příjem potravy snižuje práh pro rozvoj symptomů. Celkem 13 % pacientů má FD-SD – projevy SD se u nich rozvinou pouze po konzumaci potravy. Fyzická aktivita překvapivě pomáhá asi polovině pacientů s FD-SD a FE-SD zabránit zhoršení projevů.
Zajímavou perspektivu přináší studie pracující s daty z reálné klinické praxe, která srovnávala CINDU a CSU z hlediska demografie, klinických a laboratorních parametrů. Šlo o retrospektivní práci s údaji z let 2016–2022 zahrnujících 567 pacientů starších 17 let. Celkem 52 % mělo pouze CSU, u 10 % se prolínaly projevy CSU a CINDU a u 38 % byla popsána CINDU.
Ve skupině s CINDU asi polovina pacientů (103) trpěla SD. CU byla pozorována u 54 nemocných, CHU u zcela stejného počtu. DPU měli diagnostikovánu pouze 4 jedinci. Celkem 39 pacientů trpělo CU s negativními lokálními provokačními testy (ColdU-neg-LCPT). Z práce vyplývá, že pacienti s CINDU jsou obecně mladší a choroba u nich propuká dříve. Z nejčastějších pozorovaných komorbidit lze zmínit atopické choroby, astma, alergickou rinitidu a konjunktivitidu.
CINDU je nepříjemné onemocnění, které lze dle druhu spouštěče rozdělit do několika subtypů s různou prevalencí. V patogenezi nemoci hraje zásadní roli histamin a základním lékem jsou tak AH 2. generace, v těžších případech též omalizumab či cyklosporin. Nové nadějné léky pro AH-rezistentní CINDU jsou zatím zkoumány ve studiích.
Redakčně zpracováno ze sdělení, které na kongresu EADV 2023 v Berlíně přednesla:
Dr. Mojca Bizjak, PhD, Univerzitetna klinika za pljučne bolezni in alergijo Golnik, Ljubljana, Slovinsko

Reportáže a rozhovory z odborných kongresů
Opouštíte prostředí společnosti Pfizer, spol. s r. o.
Společnost Pfizer, spol. s r. o., neručí za obsah stránek, které hodláte navštívit.
Přejete si pokračovat?