
Reportáže a rozhovory z odborných kongresů
MUDr. Jiří Veselý
EDUMED – kardiologická ambulance, Broumov
Nejen v souvislosti s pandemií COVID-19 se v poslední době média, ale i odborníci začali více věnovat procesu stárnutí a jeho zpomalování a též různým strategiím, které by člověku umožnily delší a zdravější život. Pojďme se nyní podívat na to, jak mohou lékaři přispět k dlouhému a zdravému životu svých pacientů.
Již v knize Genesis lze hledat inspiraci, jak žít dlouhý život. Píše se tu o Metuzalémovi, který se dožil 969 let. Jak to dokázal? Autor této části Starého zákona se zmiňuje o dobré rodinné anamnéze – jeho otec i dědeček se totiž také dožili vysokého věku. Co se týče Metuzalémova životního stylu, lze pouze spekulovat. Pravděpodobně jedl středomořskou stravu a byl aktivní, což mohlo celkově přispět k jeho deklarované dlouhověkosti.
Když se přesuneme do novodobější historie, o které máme spolehlivější informace, je dlouhověkost spojována spíše s otázkou, jak neumřít zbytečně brzy. V roce 1912 došlo k potopení Titanicu, což nám ukazuje, že ne vždy je volba plavidla považovaného za nejbezpečnější tou skutečně nejlepší strategií. Na přelomu tisíciletí medicína zažila podobnou chybu s cerivastatinem, který byl původně prezentován jako nejbezpečnější statin, avšak v roce 2001 musel být stažen z trhu z důvodu několika desítek případů rabdomyolýzy, z nichž několik skončilo fatálně.
Podíváme-li se na nejčastější příčiny mortality v současnosti, zjistíme, že celosvětově jsou stále hlavní příčinou úmrtí kardiovaskulární (KV) onemocnění. Přitom podle amerického institutu CDC (Centers for Disease Control and Prevention) je až 80 % KV příhod, včetně infarktu myokardu a CMP, preventabilních, podaří-li se dostatečně snížit hlavní rizikové faktory, jako jsou dyslipidemie, hypertenze, kouření, obezita a diabetes.
A jaká je situace u nás? Ačkoliv se mortalita na kardiovaskulární onemocnění v České republice od roku 1994, kdy činila 55,5 %, výrazně snížila na 41,8 % v roce 2021, stále jde o nejčastější příčinu úmrtí a v porovnání se západními zeměmi máme pořád co dohánět. I když se nám daří lépe kontrolovat ischemickou chorobu srdeční a akutní koronární syndromy, stoupá výskyt onemocnění spojených s věkem a degenerací kardiovaskulárního aparátu, jako jsou chlopenní vady, arytmie a srdeční selhání (HF).
Podle predikcí ÚZIS by v roce 2040 mohlo být v České republice 810 000 až 880 000 pacientů se srdečním selháním. Skutečnost bude záležet na tom, jak přesně budeme schopni diagnostikovat pacienty se srdečním selháním se zachovanou ejekční frakcí (HFpEF). I tito pacienti mají špatnou prognózu – nepřekvapí nás, že mortalita nemocných se srdečním selháním s redukovanou ejekční frakcí (HFrEF) se pohybuje okolo 30 %, méně je však známo, že pacientů s HFpEF za stejnou dobu umírá téměř 25 %, což je alarmující (Rich JD et al., MetaAnalysis Global Group in Chronic Heart Failure (MAGGIC). Eur Heart J. 2012;33:1750–1757). Proto je třeba hledat cestu, jak prognózu nemocných se srdečním selháním zlepšit.
Dapagliflozin je pro pacienty s HF účinnou, ale také terapií s příznivým bezpečnostním profilem. Jeho efekt je viditelný velmi brzy, což podtrhuje význam časného zahájení léčby.
Když se podíváme na vývoj mortality na srdeční selhání v posledních desetiletích, lze po zavedení inhibitorů ACE, a později beta-blokátorů, antagonistů mineralokortikoidních receptorů a ARNI, v mortalitě pacientů s HFrEF sledovat mírné zlepšení, avšak rovněž vysokou mortalitu nemocných s HFpEF to ve statistikách zásadně neovlivnilo. V poslední dekádě je možné v USA dokonce sledovat opětovný nárůst mortality na srdeční selhání, a to nejen u starších osob, ale i v mladších věkových kategoriích, což je dáváno do souvislosti s narůstající prevalencí obezity.
S příchodem inhibitorů SGLT2 (SGLT2i) se situace významně zlepšuje, neboť glifloziny dokážou díky svému kardioprotektivnímu působení oddalovat progresi a snižovat mortalitu srdečního selhání, a to bez ohledu na výši ejekční frakce i přítomnost diabetu.
U pacientů se srdečním selháním s redukovanou ejekční frakcí to prokázala studie DAPA-HF. Kromě toho, že léčba dapagliflozinem v této studii snížila po dvou letech sledování kombinovaný výskyt KV úmrtí nebo zhoršení srdečního selhání o 26 %, vedla také ke statisticky významné redukci KV mortality o 18 % a dokonce i ke snížení celkové mortality o 17 %. Dodejme, že nežádoucích účinků bylo ve skupině s dapagliflozinem méně než u placeba.
Podobně příznivé kardioprotektivní účinky tentokrát u pacientů s HFpEF přinesla studie DELIVER, ve které dapagliflozin snížil kombinovaný výskyt KV úmrtí nebo zhoršení srdečního selhání o 18 %, efekt dosáhl statistické významnosti už od 13. dne po randomizaci. Příznivý efekt dapagliflozinu byl zaznamenán napříč všemi podskupinami, včetně nemocných se zlepšenou ejekční frakcí (HFimpEF – improved ejection fraction), u kterých byly výsledky dokonce ještě lepší než v celkovém souboru.
Analýza obou studií, DAPA-HF i DELIVER, zahrnující více než 11 000 pacientů prokázala, že dapagliflozin byl účinný konzistentně u všech nemocných se srdečním selháním bez ohledu na velikost ejekční frakce levé komory (obr. 1).
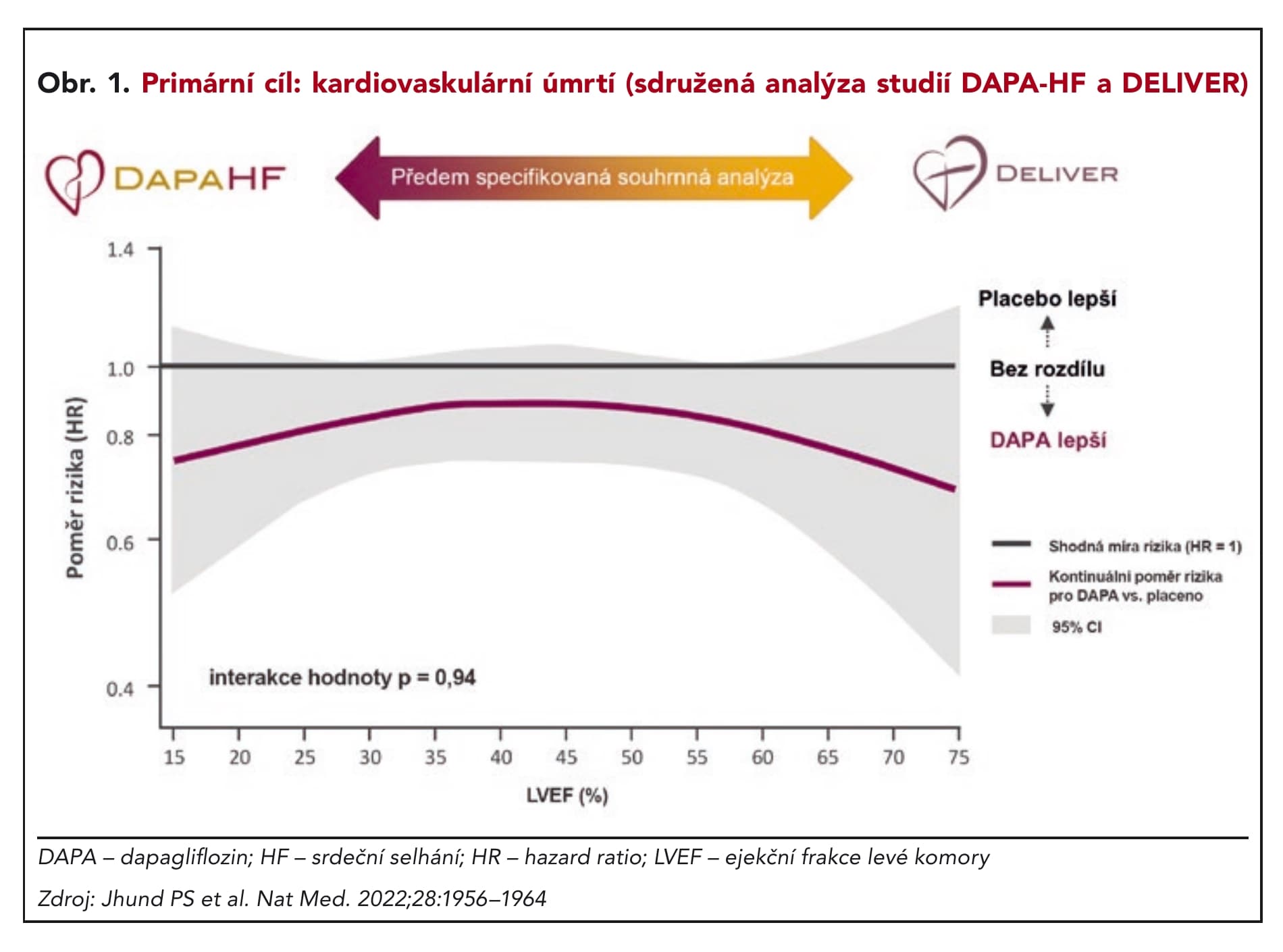
Podání dapagliflozinu konkrétně snížilo riziko úmrtí z KV příčin o 14 % (HR = 0,86; 95% CI, 0,76–0,97; p = 0,01), úmrtí ze všech příčin o 10 % (HR = 0,90; 95 % CI, 0,82– 0,99; p = 0,03), počet hospitalizací pro srdeční selhání o 29 % (RR = 0,71; 95% CI, 0,65–0,78; p < 0,001) a počet tzv. velkých nežádoucích kardiovaskulárních příhod MACE o 11 % (HR = 0,90; 95% CI, 0,8–1,00; p = 0,045).
Uvedená data jednoznačně prokazují, že všichni pacienti se srdečním selháním, bez ohledu na ejekční frakci, mohou mít prospěch z dapagliflozinu přidaného k jakékoli jiné léčbě srdečního selhání, kterou dostávají.
Dapagliflozin dokáže pacientům se srdečním selháním přinést nejen symptomatickou úlevu, ale také snižuje jejich mortalitu, a to bez ohledu na velikost ejekční frakce levé komory.
Léčba dapagliflozinem jednoznačně ovlivňuje prognózu nemocného, protože v absolutním vyjádření snižuje o 1,5 % kardiovaskulární, ale i celkovou mortalitu nemocných. Navíc, pokud se ve studiích DAPA-HF a DELIVER analyzovala úmrtí pacientů v obou větvích podle různých příčin, bylo zjištěno, že dapagliflozin signifikantně redukoval výskyt KV úmrtí, statisticky nesignifikantně snížil počty úmrtí na náhlou smrt a HF a neovlivnil výskyt nekardiovaskulárních úmrtí a mortalitu na cévní mozkovou příhodu a infarkt myokardu ve srovnání s placebem.
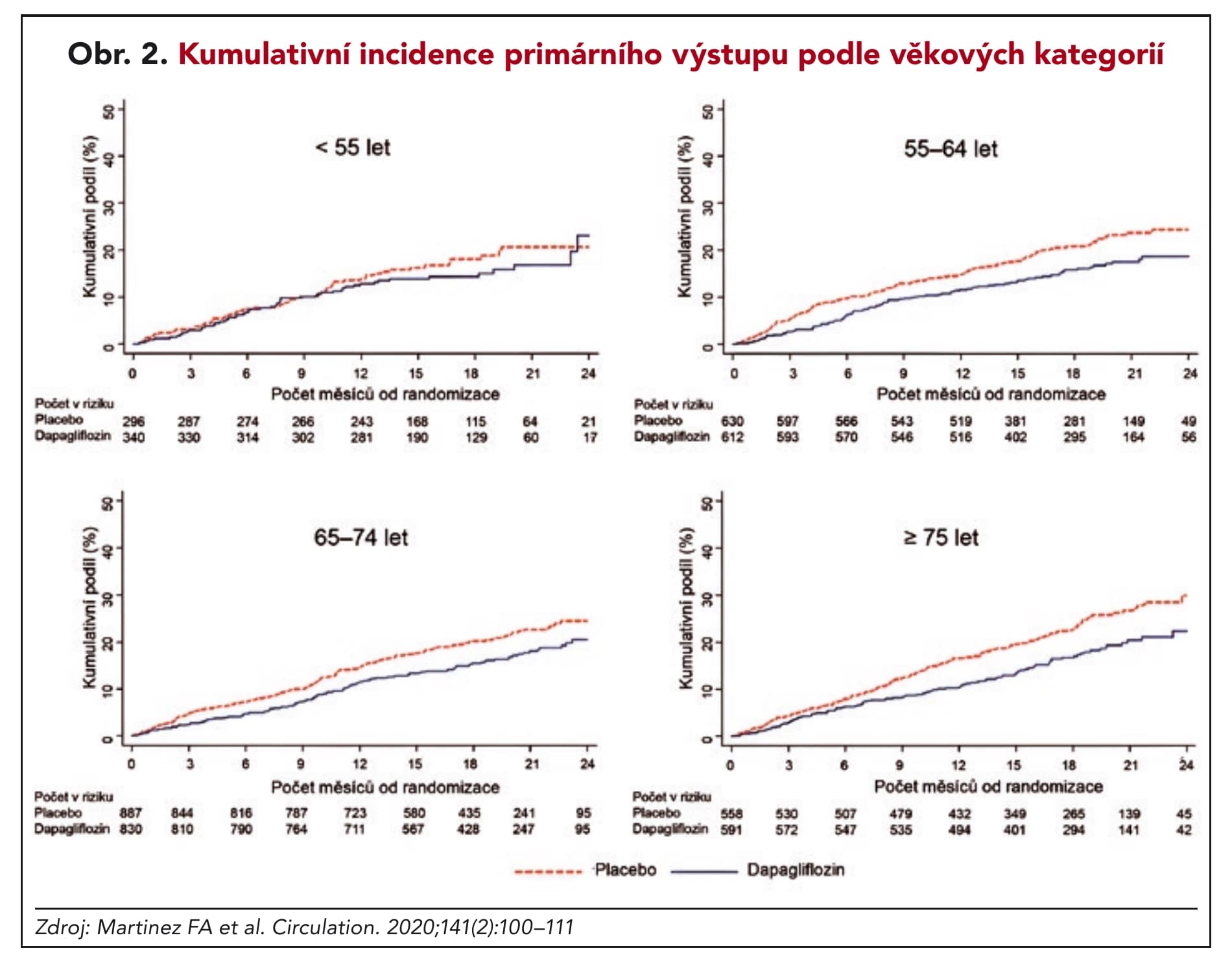
V obou studiích, DAPA-HF i DELIVER, nebyl žádný pokles účinnosti u starších pacientů. Naopak, u křehčích, starších pacientů byl pozorován dokonce mírně lepší efekt. Toto zjištění vyvrací dilema některých lékařů, kteří se u starších nemocných obávají polypragmazie a zvažují, zda vůbec gliflozin do léčby přidat. Výsledky studií podle věkových skupin naopak podporují používání dapagliflozinu též u velmi starých pacientů se srdečním selháním, a bylo by chybou jim tuto léčbu nepodat (obr. 2).
(red)
Text byl zpracován podle sdělení, které zaznělo na sympoziu „A je to tu zas“ v hotelu Grandium v Praze 22. 11. – 23. 11. 2024.
Literatura

Reportáže a rozhovory z odborných kongresů
Opouštíte prostředí společnosti Pfizer, spol. s r. o.
Společnost Pfizer, spol. s r. o., neručí za obsah stránek, které hodláte navštívit.
Přejete si pokračovat?