
Reportáže a rozhovory z odborných kongresů
prof. MUDr. Jan Bělohlávek, Ph.D.
II. interní klinika – klinika kardiologie a angiologie 1. LF UK a VFN v Praze
Jakým způsobem může vyšetření natriuretických peptidů přispět k přesné diagnostice srdečního selhání? Proč je NT-proBNP nenahraditelným biomarkerem při rozlišování srdečního selhání od jiných příčin dušnosti? A jak správně interpretovat naměřené hodnoty NT-proBNP s ohledem na věk a v kontextu různých komorbidit a rizikových faktorů?
Připomeňme, že natriuretické peptidy, zejména BNP (brain natriuretic peptide) a NT-proBNP (N-terminal pro-B-type natriuretic peptide), jsou klíčovými biomarkery, které odrážejí zvýšené hemodynamické zatížení srdečních komor, především levé komory myokardu. BNP a NT-proBNP vznikají štěpením společného prekurzoru pre-proBNP, který je produkován kardiomyocyty v reakci na zvýšený intrakardiální tlak nebo objemovou zátěž. Při uvolnění do oběhu se rozpadá na aktivní hormon BNP, který má biologické účinky zahrnující vazodilataci, zvýšení diurézy a inhibici systému renin–angiotenzin–aldosteron, a neaktivní fragment NT-proBNP. Ten má delší poločas, je závislý na věku a vylučován ledvinami.
Hladina natriuretických peptidů v krvi úzce souvisí se závažností srdečního selhání a poskytuje informace nejen pro stanovení diagnózy, ale i pro odhad prognózy pacienta. Současné guidelines Evropské kardiologické společnosti (ESC) pro diagnostiku a léčbu srdečního selhání (McDonagh TA et al., Eur Heart J. 2023;44:3627–3639) doporučují vyšetřovat natriuretické peptidy v rámci ambulantní diagnostiky zejména u nemocných s podezřením na srdeční selhání (mají rizikové faktory, symptomy nebo objektivní známky myokardiální dysfunkce a abnormality na EKG).
Hladina natriuretických peptidů v krviúzce souvisíse závažností srdečního selhání a poskytuje informace nejen pro stanovení diagnózy, ale i pro odhad prognózy pacienta.
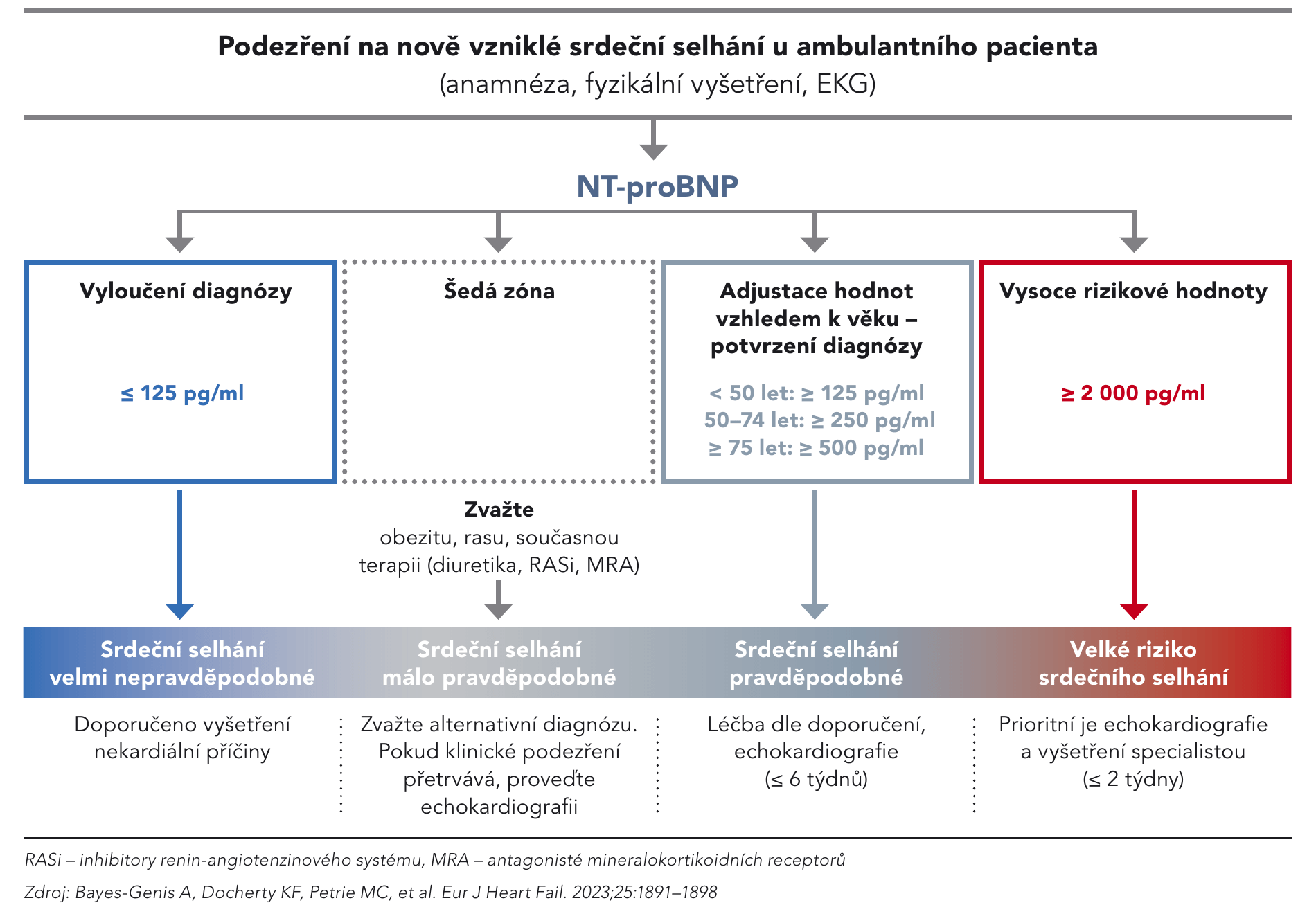
Pro rychlou diagnostiku srdečního selhání v ambulantní praxi lze využít vysoké negativní prediktivní hodnoty vyšetření NT-proBNP. Pro vyloučení diagnózy HF slouží prahová hodnota 125 pg/ml bez ohledu na věk. Pokud je NT-proBNP < 125 pg/ml a pacient má sinusový rytmus, srdeční selhání je nepravděpodobné a příčinou jeho dušnosti bude nejspíše jiná diagnóza. U pacientů s fibrilací síní potvrzenou na EKG se vylučovací cut-off hodnota NT-proBNP zvyšuje na 365 pg/ml.
U nemocných, u nichž je naměřena hodnota NT-proBNP > 125 pg/ml a mají sinusový rytmus (respektive > 365 pg/ ml při fibrilaci síní), je třeba v další fázi diagnostického algoritmu zajistit echokardiografické vyšetření, které by mělo srdeční selhání potvrdit a určit, zda jde o srdeční selhání s redukovanou (HFrEF), mírně zvýšenou (HFmrEF) nebo zachovanou ejekční frakcí (HFpEF), a podle toho dále řídit léčbu.
Pokud je výsledkem vyšetření hodnota NT-proBNP < 125 pg/ml, srdeční selhání je nepravděpodobné a příčinou pacientových obtíží bude nejspíše jiná diagnóza.
Pacienti se srdečním selháním s redukovanou ejekční frakcí mají obecně vyšší hodnoty NT-proBNP než nemocní se srdečním selháním se zachovalou ejekční frakcí. Je to dáno tím, že mechanismus, kterým jsou v kardiomyocytech natriuretické peptidy produkovány, je závislý na objemové zátěži při roztažení všech srdečních oddílů. U pacientů s HFrEF s velkou excentricky hypertrofickou dilatovanou levou komorou se NT-proBNP vyplavuje více než u nemocných s koncentrickou hypetrofií u HFpEF, protože tvorbu natriuretických peptidů ovlivňují tlakové poměry uvnitř srdečních oddílů spolu s poloměrem a tloušťkou stěny myokardu. Proto i nižší hodnoty NT-pro BNP u nemocných s HFpEF mohou signalizovat těžší myokardiální dysfunkci v porovnání s pacienty s HFrEF.
Podobná závislost platí pro věk a pohlaví. Zde platí, že ženy mívají hodnoty NT-proBNP o něco vyšší než muži, a také platí, že u obou pohlaví s věkem zjištěné hodnoty NT-proBNP stoupají, a proto je třeba výsledek vyšetření NT-proBNP adjustovat na věk (obr. 1).
Obr. 1. Algoritmus pro včasnou diagnostiku nově vzniklého srdečního selhání pomocí NT-proBNP v ambulantní praxi
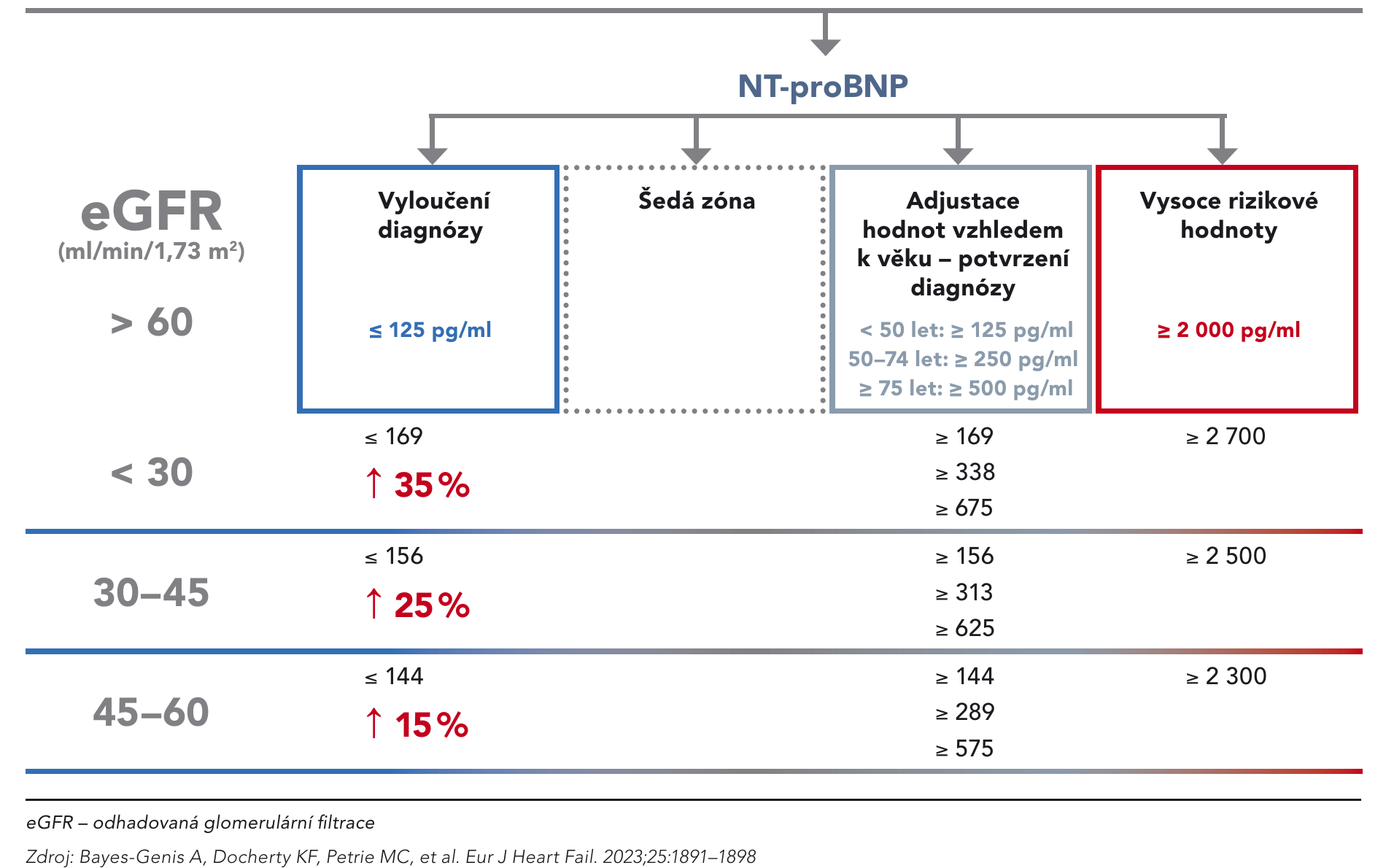
Hodnoty NT-proBNP mohou ovlivňovat i některé komorbidity, jako je například chronické onemocnění ledvin. U pacientů s renální insuficiencí je nutné být při interpretaci hodnot BNP opatrnější, protože s poklesem odhadované glomerulární filtrace (eGFR) se hodnoty NT-proBNP přirozeně zvyšují. Podobně u pacientů s fibrilací síní bývají základní hodnoty NT-proBNP vyšší, což může být způsobeno přítomnou dilatací srdečních oddílů, zejména síní, která může být jak příčinou, tak důsledkem fibrilace síní (obr. 2).
Obr. 2. Doporučení pro interpretaci hodnot NT-proBNP ve vztahu k eGFR u ambulantních pacientů s onemocněním ledvin
Dalším důležitým aspektem je paradox obezity. U obézních pacientů s BMI > 30 kg/m2 jsou hladiny natriuretických peptidů naopak nižší, a to jak u akutních, tak chronických případů. To znamená, že srdeční selhání může být u obézních pacientů diagnostikováno později, protože nižší hodnoty NT-proBNP nemusejí být brány jako alarmující.
Proto je dobré výsledek vyšetření NT-proBNP vždy hodnotit v kontextu ostatních klinických informací a stavu pacienta. V důsledku některých komorbidit a rizikových faktorů ovlivňujících hodnoty natriuretických peptidů může být totiž jak senzitivita, tak specificita vyšetření NT-proBNP snížena, což platí hlavně pro HFpEF, jak prokázala nedávná práce autorů z Mayo Clinic (Verbrugge FH et al., Eur Heart J 2022;43:1941–1951). Ti zjistili, že v souboru pacientů, podstupujících kardiopulmonální zátěžové testy pro nevysvětlitelnou dušnost, měla přibližně čtvrtina osob katetrizačně ověřené HFpEF, přestože měli normální hodnoty NT-proBNP. Proto je třeba počítat s tím, že ani normální hodnoty NT-proBNP nemusejí vylučovat diagnózu srdečního selhání (vliv obezity, medikace), a na druhou stranu vyšší hodnoty NT-proBNP nemusejí nutně znamenat přítomnost HF (renální dysfunkce, vyšší věk), a že symptomy imitující srdeční selhání mohou být jiné etiologie (ICHS, CHOPN, anemie).
Ani normální hodnoty NT-proBNP nemusejí vylučovat diagnózu srdečního selhání, zejména v důsledku vyššího stupně obezity nebo vlivem medikace.
Důležitým bodem algoritmu, který je součástí doporučení pro diagnostiku a léčbu srdečního selhání z roku 2023, je rozdělení pacientů na symptomatické a asymptomatické, což pomáhá lépe určit diagnosticko-terapeutický postup.
U pacientů, kteří přicházejí na urgentní příjem v závažném akutním stavu s dušností a fyzikálními známkami plicní kongesce, je hraniční vylučovací (rule-out) hodnota NT-proBNP pro akutní srdeční selhání 300 pg/ml.
Hodnoty NT-proBNP < 300 pg/ml u takových nemocných s vysokou pravděpodobností nesignalizují přítomnost srdečního selhání a je třeba uvažovat o jiném závažném stavu spojeném s dušností. Pro potvrzení diagnózy srdečního selhání (rule-in) u těchto pacientů jsou pak hodnoty natriuretických peptidů rozděleny podle věkových kategorií. U osob do 50 let je to NT-proBNP ≥ 450 pg/ml, pro pacienty ve věku 50–74 let hodnota ≥ 900 pg/ml a pro osoby nad 75 let ≥ 1 800 pg/ml. Hodnoty NT-proBNP ≥ 5 000 pg/ml pak ukazují na vysoce rizikového pacienta s akutním srdečním selháním, který vyžaduje intenzivní péči. Nález NT-proBNP v „šedé zóně“ mezi hodnotami rule-in a rule-out vyžaduje další vyšetřování a zvážení jiných příčinklinických potíží pacienta.
U ambulantních pacientů s podezřením na srdeční selhání jsou diagnostické prahové hodnoty (rule-in) rozděleny opět podle věku následovně: pravděpodobné srdeční selhání signalizují hodnoty NT-proBNP ≥ 125 pg/ml pro pacienty do 50 let, ≥ 250 pg/ml pro nemocné ve věku 50–74 let a ≥ 500 pg/ml u starších 75 let. V případě překročení těchto hodnot se doporučuje zahájit léčbu HF a odeslat pacienta na echokardiografické vyšetření, které je třeba provést do 6 týdnů. Hodnoty NT-proBNP ≥ 2 000 pg/ml pak ukazují na vysoce rizikového pacienta se srdečním selháním, u kterého by měla být echokardiografie pro další došetření příčin HF provedena přednostně do 2 týdnů. U pacientů v „šedé zóně“ je potřeba pečlivě zvážit další faktory, jimiž jsou obezita a užívaná léčba (zejména u nemocných se známou hypertenzí).
U nemocných s podezřením na srdeční selhání, kteří mají současně chronické onemocnění ledvin (CKD), je třeba prahové diagnostické hodnoty NT-proBNP zvýšit; v případě eGFR 45–60 ml/min/1,73 m2 o 15 % (tedy ≥ 144, ≥ 289 a ≥ 575 pg/ml podle jednotlivých věkových kategorií signalizuje pravděpodobné HF), při eGFR 30–45 ml/ min/1,73 m2 o 25 % (≥ 156, ≥ 313 a ≥ 625 pg/ml) a u eGFR < 30 ml/min/1,73 m2 o 35 % (≥ 169, ≥ 338 a ≥ 675 pg/ml).
Také u pacientů s fibrilací síní je třeba kritéria rule-in navýšit, a to v závislosti na tom, jestli mají rychlou, nebo pomalou fibrilaci síní; při frekvenci ≤ 90/min je třeba hodnoty navýšit o 50 % (tedy ≥ 189, ≥ 375 a ≥ 750 pg/ml podle jednotlivých věkových kategorií signalizuje pravděpodobné HF), při frekvenci > 90/min je pak třeba hodnoty navýšit o 100 %.
U pacientů s obezitou je situace opačná. Zde je třeba hodnoty rule-in pro diagnózu srdečního selhání naopak snížit; v případě BMI 30–35 kg/m2 o 25 % (tedy ≥ 94, ≥ 189 a ≥ 375 pg/ml podle jednotlivých věkových kategorií signalizuje pravděpodobné HF), u BMI 35–40 kg/m2 o 30 % (≥ 88, ≥ 175 a ≥ 350 pg/ml) a při BMI > 40 kg/m2 by se měly diagnostické hodnoty snížit o 40 % (≥ 75, ≥ 150 a ≥ 300 pg/ml).
U pacientů s vysokým rizikem srdečního selhání, zejména diabetiků, se doporučuje pravidelné monitorování NT-proBNP. Tito pacienti mohou mít dlouhou dobu latentní fázi, během které je možné onemocnění díky účinné terapii efektivně zpomalit nebo dokonce zastavit.
Nemocní, kteří mají vyšší hodnoty NT-proBNP, ale nemají jasné symptomy srdečního selhání, by měli podstoupit další vyšetření, zejména echokardiografii, která může odhalit strukturální abnormality, například hypertrofii levé komory nebo dilataci srdečních síní.
Diagnostický algoritmus zmiňuje také kategorii asymptomatických pacientů se zvýšeným rizikem rozvoje srdečního selhání, u nichž je přítomný tzv. heart stress. Do této kategorie patří zejména asymptomatičtí diabetici 2. typu, kteří si zaslouží zvláštní obezřetnost, protože u nich již mírné zvýšení NT-proBNP nad 75 pg/ml (u mladších pacientů do 50 let) nebo ≥ 150 pg/ml (50–74 let) či ≥ 300 pg/ ml (≥ 75 let) může signalizovat začínající srdeční selhání. U pacientů s vysokým rizikem srdečního selhání, zejména diabetiků, je proto třeba klást důraz na pravidelné monitorování. Tito pacienti mohou mít dlouhou dobu latentní fázi, během které je možné onemocnění efektivně zpomalit nebo dokonce zastavit. Již samotná přítomnost srdečního selhání je u těchto nemocných spojena s horší prognózou a včasná intervence, jako je podání inhibitorů ACE nebo gliflozinů, může jejich životní vyhlídky významně zlepšit.
Další skupinou jsou nemocní s chronickým onemocněním ledvin. U nich je riziko srdečního selhání obzvláště vysoké, a proto by měli být také pravidelně sledováni. Zvýšené hodnoty NT-proBNP mohou u této skupiny pacientů pomoci včas identifikovat počínající srdeční selhání.
Závěrem lze shrnout, že využívání biomarkerů, jako je NT-proBNP, je základním krokem při určování rizika srdečního selhání. Tyto hodnoty je však vždy nutné interpretovat v kontextu dalších klinických údajů, jako jsou věk, pohlaví, přítomnost obezity, fibrilace síní, renální insuficience, a dalších onemocnění či léčby ovlivňující hodnoty natriuretických peptidů.
Doporučení pro diagnostiku a léčbu srdečního selhání z roku 2023 přineslo nové algoritmy, které pomáhají přesněji identifikovat pacienty s vysokým rizikem HF. Zejména u diabetiků a nemocných s chronickým onemocněním ledvin je včasná diagnostika klíčová. Tito pacienti mohou profitovat z moderní léčby inhibitory SGLT2 (SGLT2i), která významně zlepšuje jejich prognózu.
Důraz na pravidelné monitorování a včasné podání gliflozinů je zásadní pro zlepšení kvality života těchto nemocných a prevenci závažných komplikací srdečního selhání.
(red)
Text byl zpracován podle sdělení, které zaznělo na sympoziu „A je to tu zas“ v hotelu Grandium v Praze 22. 11. – 23. 11. 2024.
Literatura

Reportáže a rozhovory z odborných kongresů
Opouštíte prostředí společnosti Pfizer, spol. s r. o.
Společnost Pfizer, spol. s r. o., neručí za obsah stránek, které hodláte navštívit.
Přejete si pokračovat?